BỆNH LÝ SƠ SINH HAY GẶP
Nói chung hệ thống miễn dịch của trẻ đã hình thành từ tháng thứ hai bào thai, nhưng cho đến khi ra đời ngay đối với trẻ đủ tháng thì hệ thống miễn dịch, các chức năng sinh học khác của trẻ vẫn còn chưa phát triển đầy đủ, chức năng còn yếu và trẻ non tháng sẽ còn kém hoàn chỉnh hơn nên trẻ dễ mắc một số bệnh như sau:
I. NHIỄM TRÙNG DA VÀ NIÊM MẠC
1.1. Da
- Phổ biến là nhiễm vi khuẩn tụ cầu, liên cầu.
- Liên cầu: tổn thương nông, chứa nước trong, dễ lan.
- Tụ cầu: tổn thương sâu, mụn có mủ đục, ít lan, nhưng thường biến chứng nặng, dễ phát triển thành flegmon hoại tử.
1.2. Niêm mạc
- Mắt: dễ lây nhiễm lậu cầu, chlamydia từ mẹ, viêm đỏ màng tiếp hợp, có mủ. Nên điều trị bằng erythromycin 0,5% hoặc posicyclin 1%.
- Miệng: tưa do nấm candida albicones thường có sẵn trong âm đạo người mẹ. Điều trị: nystatin 500.000 đơn vị x 3-5 ngày bằng đường uống, hoặc đánh tưa tại chỗ.
II. NHIỄM KHUẨN RỐN
2.1. Viêm rốn
- Viêm da và tổ chức dưới da quanh rốn, rốn thường rụng muộn, chân rốn ướt, có thể có mùi, toàn trạng trẻ bình thường.
- Điều trị: tốt nhất là cắt rốn lần 2 bằng kéo vô khuẩn để khám và rửa rốn dễ dàng hơn, có điều kiện. Để hở, rốn sẽ nhanh khô và khỏi.
2.2. Viêm mạch máu rốn
Có thể tiên phát hoặc thứ phát sau viêm rốn, sau khi rụng rốn tại chân rốn không khô, còn rỉ nước vàng lẫn mủ, có mùi hôi. Có hai loại viêm mạch máu rốn:
2.2.1. Viêm tĩnh mạch rốn
- Bình thường sau teo thành dây chằng tròn dưới gan, khi viêm ta thấy nổi rõ tuần hoàn bàng hệ trên rốn, kèm theo trướng bụng, gan lách to dễ đưa tới nhiễm trùng máu, viêm phúc mạc, áp xe gan.
2.2.2. Viêm động mạch rốn
- Vùng da bụng dưới rốn tấy đỏ, vuốt từ xương mu ngược lên rốn có mủ chảy ra.
- Thường viêm các mạch máu rốn hay chung cho cả hai loại, nên trẻ thường có phối hợp cả hai loại triệu chứng trên, luôn phải theo dõi nhiễm trùng máu hoặc viêm phúc mạc.
- Điều trị: cắt lọc, mở rộng, rửa vùng viêm tấy. Sử dụng kháng sinh toàn thân.
2.3. Hoại tử rốn
- Do loại vi khuẩn kị khí phát triển gây ra.
- Tại rốn: tổ chức hoại tử thâm tím, rốn chảy máu, mủ, có mùi hôi.
- Toàn trạng suy sụp, nhiễm trùng, nhiễm độc, rối loạn tiêu hoá, trướng bụng.
- Điều trị: cắt lọc, mở rộng vết thương, rửa oxy già nhiều lần trong ngày, kết hợp điều trị kháng sinh như nhiễm trùng máu.
III. NHIỄM KHUẨN MÁU
- Liên quan tới nhiễm trùng quanh đẻ từ mẹ, nước ối, nhiễm trùng trước đẻ, thường gặp ở trẻ non tháng, thai kém phát triển trong tử cung, mẹ mắc các loại bệnh nhiễm khuẩn. Đa số do vi khuẩn gram âm.
- Điều trị: khó khăn, tỉ lệ tử vong cao.
- Phòng bệnh: tránh các điều kiện thuận lợi dẫn tới nhiễm khuẩn huyết.
- Điều trị sớm các ổ nhiễm khuẩn của mẹ trước, trong thời kỳ có thai và sau đẻ cũng như điều trị sớm, tích cực các ổ nhiễm khuẩn của trẻ. Nếu nhiễm khuẩn huyết biểu hiện sớm trước 3 ngày sau đẻ thì tử vong thường cao hơn biểu hiện bệnh muộn.
IV. UỐN VÁN RỐN
Uốn ván rốn là một bệnh nhiễm khuẩn nhiễm độc do trực khuẩn Clostridium tetani, gram (+) gây ra, là loại bệnh hay gặp ở các nước đang phát triển, có tỉ lệ tử vong cao (34-50%) tuỳ từng thông báo của từng nước. Số điều trị qua được cũng có tỉ lệ di chứng (động kinh, kém phát triển tinh thần, vận động...) không ít.
4.1. Nguyên nhân
- Do trực khuẩn gram(+) có tên là Nicolaier (Clostridium tetani) ở dạng hoạt động hay dạng kén (nha bào) xâm nhập vào cơ thể qua vết cắt rốn nên gọi là uốn ván rốn.
- Nha bào uốn ván có nhiều trong đất, bụi, nước, phân súc vật (trâu bò) ở dạng nha bào. Vi khuẩn uốn ván có thể chịu đựng được với nhiệt độ cao ở 120C trong 15 phút, ở 90°C trong 2 giờ và điều kiện thích hợp để nha bào trở thành dạng hoạt động là nhiệt độ 35-37"C và pH: 6,8-7,4.
- Trẻ bị uốn ván rốn là do cắt rốn không vô khuẩn như bằng nứa, bằng liềm, dao kéo bẩn v.v... thường là do đẻ tại nhà, đẻ rơi, do những người không chuyên môn đỡ đẻ.
- Vi khuẩn uốn ván tiết ra hai loại độc tố:
- Tác động lên hệ thống vận động của thần kinh gây cơn co giật và co cứng, độc tố này rất mạnh, chỉ cần 1/50.000 - 1/90.000 của 1ml đủ gây chết chuột lang.
- Độc tố thứ hai gây vỡ hồng cầu nhưng yếu, dễ bị phá huỷ.
4.2. Triệu chứng lâm sàng
Có 4 thời kỳ:
4.2.1. Thời kỳ ủ bệnh
- Kể từ khi cắt rốn tới khi có dấu hiệu cứng hàm là thời kỳ không có gì báo trước về bệnh uốn ván, thời gian ủ bệnh từ 4-15 ngày, trung bình là 7 ngày, ủ bệnh ngắn bệnh càng nặng.
4.2.2. Thời kỳ khởi phát
- Trẻ quấy khóc, bỏ bú, miệng chúm chím lại, trẻ đói nhưng không bú được nên càng khóc, lúc này nếu đè lưỡi ấn xuống thì thấy phản ứng lại đó là dấu hiệu cứng hàm (trismus), thời kỳ khởi phát này nhanh chóng chuyển sang thời kỳ toàn phát (từ vài giờ đến một ngày).
4.2.3. Thời kỳ toàn phát
- Bệnh thể hiện rõ ràng, cứng hàm càng rõ, xuất hiện hai triệu chứng chính là cơn co giật và co cứng.
4.2.3.1. Cơn co giật
- Xảy ra một cách tự phát hay kích thích (ánh sáng, khám, bế cho ăn) lúc đó nét mặt trẻ nhằm nhúm lại, miệng chúm chím, sùi bọt mép, hai tay nắm chặt. Cơn co giật có thể kéo dài vài phút. Cũng có khi tới 5-6 giờ liền, nếu cơn co giật mạnh liên tục, dễ kèm theo cơn ngừng thở kéo dài 2-3 phút, thậm chí đến 20-30 phút do cơ thanh quản bị co thắt. Lúc đó tiếng tim đập chậm lại, nếu kéo dài tiếng tim rời rạc, mạch khó bắt, chân tay lạnh, mỗi cơn ngừng thở là một lần có thể đe doạ tính mạng bệnh nhi, hoặc dễ bị bội nhiễm và toan hoá máu.
4.2.3.2. Cơn co cứng cơ
- Người trẻ uốn cong, đầu ngả ra sau, hay tay khép chặt, nó thường xuyên hiện sau cơn co giật đầu tiên và kéo dài suốt thời gian trị bệnh.
4.2.3.3. Toàn thân
- Nhiệt độ có thể bình thường nhưng thường tăng trên 37°C đến 40-41°C là yếu tố phối hợp làm cơn co giật xảy ra.
- Tiêu hoá hay bị táo bón.
- Rốn thường rụng sớm (100%) và nhiễm khuẩn, có thể rốn ướt, có mủ hay thôi, lấy mủ ở rốn cấy có thể thấy vi khuẩn uốn ván mọc.
Bệnh kéo dài 2-3 tuần, dễ tử vong ở tuần thứ nhất và thứ hai trong cơn co giật, hoặc biến chứng viêm phổi.
4.2.4. Thời kỳ lui bệnh
- Những trẻ qua được tuần thứ hai, thứ ba thường tiến triển tốt dần, cơn giảm dần và bệnh nhi bắt đầu mở mắt, khóc được, trước nhỏ sau to dần. Trong thời gian này vẫn còn tăng trương lực. Vài hôm sau, bệnh nhi có thể bú mẹ được. Như vậy, độ một tháng kể từ khi bệnh phát thì bệnh nhi bú được. Nhưng phải từ 1,5-2 tháng thì trương lực cơ mới trở lại bình thường.
4.3. Chăm sóc điều trị
4.3.1. Chăm sóc
- Khi nghi ngờ bị uốn ván rốn phải chuyển trẻ đi bệnh viện, trước khi chuyển đi có thể làm một số việc sau:
- Đặt trẻ nơi yên tĩnh, nằm phòng tối.
- Lau sạch cổ, bẹn, nách, vùng có nếp gấp.
- Rửa rốn hay vết thương bằng nước đun sôi để nguội hoặc nước muối sinh lý 0,9%, cồn 70
- Hút hoặc lau sạch chất dịch ở mũi họng.
- Vắt sữa mẹ cho trẻ ăn bằng thìa nhỏ, có thể tiêm một lần penicilin 200.000 UI cho trẻ và uống Seduxen 5mg x 1/2 viên trước khi chuyển đi.
4.3.2. Thuốc
4.3.2.1. Trung hoà độc tố
- SAT x 20.000 đơn vị (bắp 1 lần).
4.3.2.2. Chống co giật
- Diazepan (Valium, Seduxen): 0,5-1 mg/kg/24 giờ chia 3 giờ một lần, tiêm bắp, uống.
- Phenobarbital (Gacdenan): 10-20 mg/kg/24 giờ chia 4 giờ một lần, tiêm bắp hoặc uống.
4.3.2.3. Chống cơn ngừng thở
- Thở oxy qua lều với nồng độ oxy 40%.
- Đặt nội khí quản thở máy.
4.3.2.4. Chống nhiễm khuẩn
- Ampicilin 50-100 mg/kg/24 giờ, chia 4 lần tiêm bắp hoặc tĩnh mạch.
- Gentamicin 2-4 mg/kg/24 giờ, chia 4 lần tiêm bắp hoặc tĩnh mạch
4.4. Phòng bệnh
Cơ thể con người không có miễn dịch tự nhiên với vi khuẩn này, do đó muốn có miễn dịch phải tiêm phòng. Hiện nay do công tác tiêm chủng mở rộng tốt nên bệnh uốn ván rốn giảm đi rõ rệt.
4.4.1. Vô khuẩn khi cắt rốn
- Nữ hộ sinh phải rửa tay bằng xà phòng dưới vòi nước chảy hay nước sôi để nguội, sát khuẩn tay bằng cồn hay ngâm tay vào dung dịch sát trùng.
- Kéo cắt rốn, chỉ buộc, băng rốn phải được hấp 120°C trong 20 phút, hoặc đun sôi trong 2 giờ.
- Tránh chạm tay vào móm cắt rốn.
4.4.2. Tiêm chủng
- Đối với sản phụ cần tiêm đủ 2 mũi vaccin vào 2 tháng cuối. Mũi thứ hai sau mũi thứ nhất một tháng và phải trước khi đẻ ít nhất là 15-30 ngày. Vì người mẹ có thể truyền cho thai nhi lượng miễn dịch chống uốn ván cho đến tháng đầu sau đẻ. Phương pháp này tỏ ra an toàn và có hiệu quả.
- Hội nghị quốc tế về bệnh uốn ván (1987) chủ trương tiêm phòng uốn ván cho tất cả phụ nữ đang độ tuổi mang thai với 5 lần tiêm:
- Lần 1: cho phụ nữ đến khám ở cơ sở y tế với bất kỳ lý do gì.
- Lần 2: sau 4 tuần lễ tiêm một lần.
- Lần 3: từ 6-12 tháng sau tiêm mũi 2.
- Lần 4: một năm sau tiêm mũi 3, hoặc trong thời gian mang thai, bảo vệ cho mẹ và con trong 10 năm.
- Lần 5: sau tiêm mũi 4 một năm và như thế sẽ bảo vệ được cho cả mẹ và con không mắc bệnh uốn ván suốt đời.
- Nếu trẻ đẻ trong điều kiện không đảm bảo vô khuẩn và người mẹ chưa được tiêm phòng uốn ván trong lúc mang thai thì nên tiêm phòng uốn ván với SAT 1500 đơn vị, tiêm bắp một lần sau đẻ.
V. HỘI CHỨNG VÀNG DA TRẺ SƠ SINH
Vàng da là một triệu chứng của nhiều nguyên nhân khác nhau, vàng da do có sự gia tăng nồng độ bilirubin trong máu, da nhìn thấy màu vàng khi lượng bilirubin trên 2mg"% ở người lớn và trên 7mg% ở trẻ sơ sinh.
Vàng da thường gặp ở sơ sinh và nguy cơ lớn nhất là vàng nhân xám.
5.1. Chuyển hoá của bilirubin
- Chất bilirubin được tạo ra do sự dị hoá của hồng cầu trong cơ thể, sự tan máu của trẻ sơ sinh gấp đôi người lớn, bilirubin tự do (gián tiếp) được di chuyển đến gan nhờ sự liên kết với albumin, tại gan nhờ men glycuronyl transferase, bilirubin tự do (gián tiếp) được chuyển thành bilirubin kết hợp (trực tiếp) chuyển qua đường mật xuống ruột. Tại đây, một phần được hấp thụ trở lại để loại trừ qua thận, một phần tiếp tục loại trừ qua phân (màu vàng của nhân) thời kỳ sơ sinh có đặc điểm riêng trong chuyển hoá này.
- Tan máu nhiều do thời gian sống của các hồng cầu ngắn hơn và một tỉ lệ lớn hemoglobin không tạo hồng cầu nên tạo bilirubin cao.
- Khả năng liên kết của albumin giảm (giảm albumin huyết, nhiễm toan, thuốc...).
- Có sự hạn chế của men glycuronyl transferase (do ngặt, nhiễm toan, kém chất lượng...) do đó làm giảm khả năng chuyển bilirubin gián tiếp thành trực tiếp.
- Sự bài tiết tại ruột bị đảo lộn do không có tạp khuẩn.
- Chu trình ruột gan kém.
5.2. Phân loại của các loại vàng da sơ sinh
Có hai nhóm lớn vàng da tuỳ theo loại bilirubin.
5.2.1. Vàng da tăng bilirubin trực tiếp (kết hợp)
- Loại này ít gặp nhưng nặng nhất là loại vàng da với nước tiểu thẫm màu và phân bạc màu. Hai nguyên nhân lớn là hẹp teo đường mật phải điều trị phẫu thuật.
5.2.2. Vàng da tăng bilirubin gián tiếp (tự do)
Là loại vàng da hay gặp nhất nếu không được theo dõi phát hiện và điều trị kịp thời thì biến chứng cực kỳ nặng đó là vàng nhân xám.
5.2.2.1. Nguyên nhân
a. Tan máu
- Tan máu do bất đồng nhóm máu mẹ - con:
- Là hiện tượng tan máu do miễn dịch đồng loại. Đặc thù ở tuổi sơ sinh và là nguyên nhân chính gây nên tăng bilirubin gián tiếp trầm trọng có khả năng đe doạ tính mạng trẻ.
+ Bất đồng ABO
- Xảy ra tan huyết khi mẹ có kháng thể anti-anti B chống lại hồng cầu A hoặc B của trẻ.

- Bình thường kháng thể “tự nhiên” anti A, B trong huyết thanh mẹ nhóm “O” là những IgM không qua rau thai. Nếu vì một lý do gì đó (tổn thương bánh rau, màng đệm...) hồng cầu con sang máu mẹ, trong máu mẹ xuất hiện kháng thể “miễn dịch” kháng hồng cầu này (A, B tuỳ theo) các kháng thể này là IgG qua được rau thai vào máu con và làm vỡ hồng cầu con. Theo Levine và Meyer (Cli, pediatr. 1985) thì bất đồng ABO chỉ xảy ra 10-20% trường hợp.
- Loại bất đồng ABO có thể xảy ra ngay từ khi đứa con thứ nhất, vàng da sáng, xuất hiện sớm từ ngày thứ 2-3 sau đẻ, tăng nhanh, nước tiểu trong, phân vàng.
- Chẩn đoán: xét nghiệm nhóm máu mẹ - con, bilirubin (toàn phần, trực tiếp, gián tiếp). Nếu có bất đồng làm thêm hiệu giá kháng thể.
- Diễn biến: nếu được điều trị sớm bilirubin máu giảm xuống nhanh chóng, bilirubin gián tiếp chuyển dần sang trực tiếp đào thải ra ngoài, không để lại hậu quả gì. Nếu phát hiện muộn (trên 5 ngày) bilirubin gián tiếp đã ngấm vào tế bào não, trẻ đã có những dấu hiệu bất thường về thần kinh như tăng trưởng lực cơ, tứ chi duỗi cứng vặn xoắn, giật thì có điều trị (dù tích cực như thay máu) cũng không đem lại kết quả tốt, trẻ sẽ chết hoặc sống với di chứng thần kinh não.
+ Bất đồng yếu tố Rh
- Xảy ra tan máu khi mẹ có hồng cầu Rh(-) con có hồng cầu Rh(+) số người có hồng cầu Rh(-) ở châu Âu cao hơn châu Á (5-15% dân số). Ở Việt Nam chưa có công bố của Viện huyết học, nhưng tại Viện BVBM và SS gặp không nhiều. Nhưng kháng thể miễn dịch chống D của mẹ qua được rau thai vào vòng tuần hoàn con gây tán huyết rất mạnh, thường lưu lại trong máu mẹ gần như vĩnh viễn sau lần máu mẹ có tiếp xúc với kháng nguyên D. Vì vậy vàng da tán huyết do bất đồng Rh có thể xảy ra ngay từ đứa con đầu lòng nếu lượng kháng thể cao, nhưng thường là những lần mang thai sau càng ngày càng nặng.
- Chẩn đoán: nghĩ tới khi trẻ có vàng da sớm, vàng đậm kèm theo có tiền sử gia đình, nhưng chủ yếu vẫn phải dựa vào xét nghiệm nhóm máu Rh mẹ - con. CTM, Hồ giảm mạnh, bilirubin gián tiếp tăng rất nhanh và cao, test Coombs trực tiếp dương tính.
- Diễn biến: thường bất đồng Rh mà không được quản lý hoặc tiêm phòng thì bilirubin gián tiếp quá cao, dễ để lại di chứng vàng da nhân, thể nặng trẻ bị tan máu mạnh từ khi còn là thai nhi, sinh ra đã vàng đậm thiếu máu, gan lách to, phù toàn thân, suy tim, phù bánh rau, thường là tử vong sớm sau đẻ.
+ Bất đồng các yếu tố hiếm:
- Thường vàng da không trầm trọng nhưng kéo dài, thể trạng trẻ ban đầu không bị ảnh hưởng nhưng về lâu dài sẽ biểu hiện lách to và biến dạng xương.
- Tan máu - thiếu máu do các loại khác:
- Thứ phát: trẻ có khối máu tụ, xuất huyết dưới da, khi tiêu huyết, tăng giải phóng bilirubin, còn gặp ở trẻ non tháng, ngạt và nhiễm trùng.
- Tiên phát: trẻ mắc các bệnh huyết tán bẩm sinh như Monkowsky Chauffard, Thalasemia...
b. Vàng da tăng bilirubin gián tiếp
- Do thiếu hoặc rối loạn các men kết hợp, thiếu men glucuronyl transferase có thể do mắc bẩm sinh như bệnh Gilbert, thiếu men G6PD... hoặc do trẻ non tháng, ngạt, nhiễm khuẩn... gây ức chế sản xuất các men.
5.2.2.2. Điều trị vàng da tăng bilirubin gián tiếp (tự do)
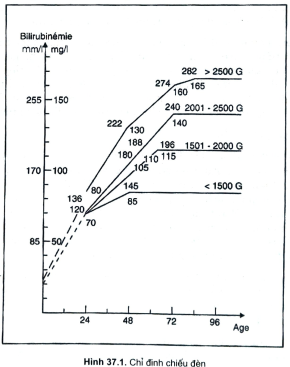
a. Ánh sáng liệu pháp
- Là phương pháp điều trị rẻ tiền, rất có tác dụng, chỉ định cho tất cả trẻ vàng da tăng bilirubin gián tiếp trên 13mg% (22mmol%).
- Dùng ánh sáng xanh, trắng có bước sóng 420-480mm, phân bố đều 5-6Uw/cm’/nm để cách xa trẻ 50cm. Đặt trẻ trong lồng ấp, không mặc quần áo, có băng đen bảo vệ mắt.
- Cho ánh sáng chiếu trực tiếp lên da trẻ, 3 giờ thay đổi tư thế trẻ một lần, sau 5-6 giờ chiếu thì nghỉ 1 giờ, tiếp tục cho tới khi mức bilirubin gián tiếp xuống mức bình thường (B2). Trong thời gian chiếu, thêm số lượng ăn 20ml/kg/ngày.
b. Thay máu
Chỉ định thay máu khi có bilirubin gián tiếp cao trên 20mg% (34mmol%).
- Chọn nhóm máu phụ thuộc vào nhóm máu của con và mẹ (B3).
- Thời điểm thay: phụ thuộc vào cân nặng, ngày tuổi của trẻ (B4).
- Lượng máu: 150-200 ml/kg.
- Kỹ thuật thay máu: có bài riêng.
c. Gacdenan
- 5mg/kg/24 giờ x 3 ngày.
d. Truyền albumin
- 1-2g/kg/3 giờ. Trong khi truyền albumin, cần tạm ngừng chiếu đèn.


VI. HỘI CHỨNG SUY HÔ HẤP Ở TRẺ SƠ SINH
Suy hô hấp là một hội chứng có nhiều nguyên nhân gây nên, rất hay gặp ở thời kỳ sơ sinh, đồng thời cũng là nguyên nhân hàng đầu gây tử vong ở trẻ sơ sinh. Để đánh giá mức độ suy hô hấp, từ năm 1953 người ta dựa vào chỉ số Apgar để tránh tình trạng trẻ mới đẻ sau 5 phút, 10 phút và 15 phút.

- Tổng số điểm:
- 1-4: ngạt nặng
- 4-5:ngạt vừa
- 6-7:ngạt nhẹ
- > 7:bình thường
- Theo các tác giả Thụy Điển có thể dựa theo chỉ số Sigtura để đánh giá nhanh hơn và khá chính xác (bảng 2)

Điểm
- 0 : Chết
- 1-2: Ngạt nặng
- 3: Ngạt nhẹ
- 4: Tốt

Điểm
- < 2: Khỏe
- 2 - 3: Theo dõi
- 4 - 5: Suy hô hấp nhẹ
- > 5: Suy hô hấp nặng
- Các nguyên nhân gây suy hô hấp có thể riêng lẻ hoặc phối hợp, tùy theo nguyên nhân và mức độ nặng nhẹ của triệu chứng mà có nhiều bệnh khác nhau. Sau đây là một số bệnh thường gặp trong giai đoạn sơ sinh.
6.1. Chậm tiêu dịch phổi
6.1.1. Lâm sàng
- Hay gặp ở những trẻ mổ lấy thai hoặc ở những trẻ do đình chỉ thai nghén chủ động của mẹ, không có thời gian chuyển dạ, trẻ khó thở nhanh thoảng qua 80 nhịp/phút, co kéo các cơ hô hấp. Được cấp cứu kịp thời trẻ đỡ khó thở, dần hồng hào trở lại, nhịp thở giảm xuống bình thường trong vòng 24-48 giờ.
6.1.2. X-quang lồng ngực
- Có hai dấu hiệu chính:
- Phổi kém sáng.
- Có đường Kerley, đường khe phổi và đường viền màng phổi.
6.1.3. Điều trị
Nên tác động để giúp trẻ tiêu dịch phổi sớm bằng cách đặt trẻ nằm sấp, ép nhẹ lồng ngực cho dịch phổi thoát ra và hút dịch họng hầu.
- Thở oxy: 0,5-1 lít/phút.
- Sau 24 giờ còn khó thở thì nên cho thở áp lực dương liên tục.
6.2. Hít phải phân su và nước ối
6.2.1. Lâm sàng
- Gặp ở những trẻ có bất thường khi sinh, suy thai, có cử động thở trước khi thai sổ. Ngay sau đẻ trẻ như chết giả, Apgar < 4 điểm, suy hô hấp nặng, trên da và trong miệng, mũi đầy nước ối lẫn phân su, phổi đầy ran ứ đọng, nhịp tim nhanh nhỏ không đều, nếu không cấp cứu kịp thời trẻ sẽ chết.
6.2.2. X-quang lồng ngực
- Nhu mô phổi mờ không đều, có nhiều nốt đậm bờ không rõ tập trung ở rốn phổi có thể có vùng xẹp phổi thường ở bên phải.
6.2.3. Điều trị
- Hút dịch khí - phế quản qua đèn soi nội khí quản ngay tại phòng đẻ.
- Bóp bóng oxy 100% qua mặt nạ.
- Đặt nội khí quản thở máy áp lực 20-30cmH,O.
- Thăng bằng kiềm toan.
- Kháng sinh.
- Chống phù não.
- Nuôi dưỡng.
6.3. Bệnh màng trong
6.3.1. Lâm sàng
- Bệnh thường gặp 30% ở trẻ non tháng, vì tổ chức phổi chưa trưởng thành, chưa sản xuất được surgactant làm các phế nang bị xẹp và chiếm 1% các bệnh sơ sinh nói chung. Ở trẻ trai nhiều hơn trẻ gái (B. Salle). Trẻ non tháng, thấp cân, tỉ lệ mắc bệnh càng cao hơn và tử vong giảm dần theo thời gian xuất hiện.

- Tím tái.
- Khó thở, rên rỉ, nhịp thở nhanh trên 80 lần/phút.
- Chỉ số Silverman cao > 5.
- Rì rào phế nang kém.
- Nếu không được điều trị, sau vài giờ trẻ vật vã, thở chậm dần, cơn ngừng thở kéo dài, truy tim mạch và tử vong.
6.3.2. X-quang lồng ngực
Phổi có những hình ảnh đặc biệt thể hiện trên phim theo từng giai đoạn.
- Giai đoạn 1: hình ảnh ứ khí trong các nhánh phế quản lớn.
- Giai đoạn 2: hình ảnh lấm tấm các hạt mờ rải rác 2 phế trường.
- Giai đoạn 3: hình ảnh mang lưới cả hai phổi do các tổ chức kẽ bị phù.
- Giai đoạn 4: phổi mờ đều không phân biệt rõ bờ tim do các phế nang bị xẹp, khí không vào được phế nang.
6.3.3. Điều trị
- Thở oxy qua lều: 0,5-1 lít/phút.
- Đặt nội khí quản thở máy với PEEP từ +1 đến +4.
- Truyền huyết thanh tĩnh mạch: 60-150ml/kg/ngày (tuỳ theo lượng ăn của trẻ).
- Chống toan bằng dung dịch natri bicarbonat theo công thức:
X mEq= 0,3 x BE x P
- P: kg cơ thể
- BE: kiềm dư
- Chống nhiễm khuẩn.
- Chống rối loạn thân nhiệt.
6.3.4. Diễn biến
- Trước đây bệnh này tử vong 100% trong vòng 24 giờ, ngày nay nhờ có các tiến bộ khoa học như surgactant nhân tạo, máy hô hấp nhân tạo nên đã cứu sống được 70-80% trẻ bị bệnh, tiến triển tốt thì các dấu hiệu suy hô hấp giảm dần, các màng trong được thực bào đến phá huỷ, các tế bào phế nang phục hồi, trưởng thành dần và sản xuất được surfactant, dung tích khí dự trữ cơ năng của phổi được hoàn thiện. Muốn trẻ bình phục tốt thì phải phát hiện sớm, điều trị kịp thời ở gai đoạn 1 và 2 của bệnh, tránh sang giai đoạn 3 và 4 vì trẻ thường tử vong ở hai giai đoạn này.
6.3.5. Phòng bệnh
- Hạn chế trẻ đẻ non.
- Giảm tình trạng ngạt sau đẻ.
- Mẹ có nguy cơ đẻ non nên cho uống hoặc tiêm bắp dexamethson 5mg/12 giờ x 2 ngày trước đẻ (theo Liggins và Howie).
6.4. Nhiễm khuẩn phổi (viêm phổi)
- Đến nay viêm phổi vẫn còn gặp nhiều ở sơ sinh, nguyên nhân do các vi khuẩn như Listeria, các vi khuẩn gram (-)... Nhiễm khuẩn có thể từ trước, trong và sau đẻ, liên quan đến thời gian vỡ ối. Theo Mellwaine có tỉ lệ như sau:
- Vỡ ối > 6 giờ: 33% trẻ bị nhiễm khuẩn phổi.
- Vỡ ối > 12 giờ: 51,7 % trẻ bị nhiễm khuẩn phổi.
- Vỡ ổi > 24 giờ: 90% trẻ bị nhiễm khuẩn phổi.
- Trẻ có thể bị lây nhiễm do điều kiện môi trường hoặc do dụng cụ y tế và người chăm sóc.
- Lâm sàng: trẻ quấy khóc, bú yếu, nhịp thở nhanh, khó thở, sốt hoặc không, có ran ẩm nhỏ hạt rải rác hai phế trường.
- X-quang lồng ngực: có hình ảnh viêm phế quản phổi hai bên, thường tổn thương bên phải sớm và nặng hơn.
- Điều trị: sử dụng kháng sinh phổ rộng và có hiệu quả với cả hai loại gram (-) và (+).
- Tiến triển: phần lớn trường hợp khỏi nếu phát hiện sớm và điều trị kịp thời vẫn còn trường hợp nặng, điều trị dai dẳng, suy hô hấp kéo dài và tử vong.
VII. VIÊM RUỘT HOẠI TỬ SƠ SINH
Hay xảy ra trên trẻ em bị ngạt sau đẻ, trẻ non tháng và trẻ kém phát triển trong tử cung ở ngày thứ 5 hoặc 3 tuần sau đẻ. 8
7.1. Dấu hiệu lâm sàng
- Nôn trớ, ứ đọng cặn dạ dày.
- Trướng bụng, dấu hiệu rắn bò.
- Ỉa phân đen hoặc lẫn máu đỏ.
- Tình trạng toàn thân suy sụp, da tái xám, rối loạn thân nhiệt, rối loạn vận mạch.
7.2. Xét nghiệm
- Máu: tiểu cầu giảm.
- Phân: có máu trong phân.
- X-quang: giãn quai ruột, có thể có hình ảnh tắc ruột.
- Điển hình: có bóng hơi thành ruột.
- Vi trùng: Cấy máu: dương tính
- Cấy phân: E.coli, Klebsiella.
- Astrup: toan chuyển hoá.
7.3. Điều trị
- Dẫn lưu dịch dạ dày.
- Dừng hoàn toàn thức ăn theo đường tiêu hoá.
- Nuôi dưỡng bằng đường tĩnh mạch.
- Kháng sinh toàn thân hai loại:
- Cephalosporin thế hệ 3.
- Aminozit.
- Chống toan (nếu có).
- Truyền khối tiểu cầu.
- Truyền máu.
7.4. Tiến triển
- Tỉ lệ tử vong cao >50%.
- Biến chứng thủng ruột phải can thiệp phẫu thuật thì tử vong rất cao.
- Trong trường hợp biến chuyển tốt thì sự ăn trở lại chậm chạp và khó khăn.
- Sau khi khỏi bệnh có 25% hẹp ruột thứ phát.
7.5. Phòng bệnh
- Giảm đẻ non, kém phát triển trong tử cung.
- Tránh tình trạng thiếu oxy trong và sau đẻ.
- Ăn sữa mẹ sớm.
- Vệ sinh sạch sẽ, tránh nhiễm khuẩn.
500 quy trình kỹ thuật gây mê hồi sức
Hướng dẫn quy trình kỹ thuật chuyên ngành Huyết học - Truyền máu - Miễn dịch - Dị ứng - Sinh học phân tử - Bộ y tế 2017
Hướng dẫn quy trình kỹ thuật Nhi khoa - Bộ y tế 2017
500 quy trình kỹ thuật gây mê hồi sức

Kích thước của em bé là yếu tố chính để bác sĩ xác định xem bạn có thể đẻ thường không hay cần mổ đẻ.

Chẳng cha mẹ nào có thể yên lòng khi con mình bị ốm, thậm chí họ còn không muốn nghĩ đến trường hợp này một chút nào. Tuy nhiên, một số bệnh nhất định rất thường xảy ra với trẻ trong năm đầu, và gần như trẻ thường xuyên bị.

Để xác nhận chẩn đoán ung thư tuyến tiền liệt, phương pháp chụp cộng hưởng từ (MRI) thường được sử dụng phổ biến hơn sinh thiết vì MRI ít xâm lấn hơn và không cần thời gian nghỉ sau thủ thuật giống như sinh thiết. Nếu cần sinh thiết, các bác sĩ cũng thường sử dụng hình ảnh MRI để đưa kim sinh thiết vào chính xác khu vực đáng ngờ.

Tăng huyết áp là bệnh chỉ bộc lộ rất ít hoặc không có triệu chứng. Do vậy mà đa số mọi người đều không hề biết mình bị bệnh trong suốt nhiều năm trời.
- 1 trả lời
- 1008 lượt xem
Em sinh bé mới được 1 tháng tuổi ạ. Không hiểu bé nhà em bị làm sao mà bé chỉ bú một lúc là nhả ra, rồi bé gồng cổ lên, mắt nhìn về 1 bên, sau đó khoảng 1 phút thì mới quay lại bú tiếp. Bé ngủ không sâu giấc, hay giật mình rồi uốn mình liên tục. Bé còn hay thở gấp và nghe thấy khò khè trong cổ họng nữa ạ. Bé nhà em như vậy là bị làm sao ạ?
- 1 trả lời
- 1137 lượt xem
Bác sĩ có thể cho tôi biết những dấu hiệu nhận biết trẻ gặp tác dụng phụ với vắc-xin không ạ? Cảm ơn bác sĩ!
- 1 trả lời
- 2370 lượt xem
Hiện bé nhà em đang được 2 tháng 5 ngày. Hôm trước khi thấy em khóc thì anh trai bé có vội sốc vai bé lên làm cổ bị gập ngửa ra sau. Trộm vía sau đó bé vẫn chơi và bú bình thường. Không biết bé như vậy có bị tổn thương cổ không ạ?
- 1 trả lời
- 555 lượt xem
Em sinh bé lúc thai được 36 tuần 3 ngày. Lúc sinh bé nặng 2,7kg. Hiện tại bé đã được 4 ngày tuổi rồi, nhưng không hiểu sao bé nhà em có tình trạng thở gấp và hay giật mình ạ. Em đếm nhịp bụng nhô lên của bé thì có đến 75 nhịp/phút. Bé thở gấp như vậy thì có bất ổn không ạ? Bé vẫn bú và ngủ bình thường, thậm chí ngủ rất nhiều, gọi cũng không dậy ạ.
- 0 trả lời
- 900 lượt xem
Dạ em có cắt mí được 6 tháng rồi ạ. Thì sau khi cắt mí 6 tháng, ở mắt phải (mắt khoanh tròn) em thấy có nếp gấp màu trắng ở đó còn mắt trái không có. Em không biết sau này có hết không ạ? Ảnh em nhắm mắt là sau 4 tháng thì cả hai mắt có đường màu trắng nhưng sau thì mắt trái hết rồi ạ. Và có một thắc mắc khác là lúc em cắt chỉ sau 7 ngày thì thấy mắt phải (mắt khoanh tròn), đường mí không vào đầu mắt ạ, còn mắt trái thì vào đầu mắt nên tự nhiên hơn, em không biết sau này nếu sửa lại thì có sửa cho mí mắt phải vào đầu mắt được không ạ?













